Una parte importante de los medicamentos que se emplean para tratamiento del asma se administran por vía inhalatoria. Dependiendo del sistema que se utilice para ello, esta vía puede no resultar más cómoda que la vía oral, y desde luego no es más fácil. ¿Por qué, entonces, hay medicamentos que sólo están disponibles para esta vía de administración?
La explicación está en relación con el hecho de que estos medicamentos deben realizar su función directamente sobre los bronquios (los conductos a través de los cuales el aire llega a los pulmones y circula por ellos), estabilizándolos para evitar su inflamación o abriéndolos, para facilitar el paso de aire, si se hubieran cerrado.
Cuando un medicamento se administra directamente en la zona en la que debe actuar, hablamos de administración local o tópica. Por el contrario, cuando se administra al torrente sanguíneo (directamente, por inyección intravenosa, o indirectamente, por ejemplo por vía digestiva para que del aparato digestivo pase a la sangre) con la intención de que la sangre lo distribuya por todo el organismo, hablamos de administración sistémica.
En el caso que nos ocupa, la administración inhalada tiene algunas ventajas respecto a la admisnitración sistémica:
La inhalación del medicamento, cuando se hace de forma eficaz, consigue que el medicamento llegue de forma inmediata a los bronquios, con lo cual el inicio de su acción ocurre de un modo más rápido.
Por otra parte, puesto que el medicamento va directamente a la zona donde debe actuar (de un modo deseable, sin que se pierda mucho en el trayecto, aunque esto no siempre se consigue), puede obtenerse el mismo efecto con una dosis menor de la que sería necesaria si se administrara por otra vía. Puesto que en una administración por vía sistémica (en comprimidos, o jarabe, o mediante inyección intravenosa o intramuscular, por ejemplo) el medicamento se distribuye por todo el organismo, generalmente se hace necesario utilizar una dosis más alta para conseguir la concentración adecuada en la zona donde debe actuar.
Finalmente, y por el mismo motivo, la vía inhalatoria suele garantizar una menor incidencia de efectos secundarios adversos: tiene lógica, ya que, si estamos empleando una dosis menor, y además administrada de forma preferente en la zona donde va a actuar, los posibles efectos en el resto del organismo serán menores que si hubiésemos vertido el fármaco en el torrente sanguíneo para distribuirlo disuelto en la sangre.
La administración por vía inhalatoria, entonces, en estos casos no es un capricho, sino que reúne múltiples ventajas. No obstante, es necesario asegurarse, por supuesto, de que se administra mediante una técnica correcta que garantice que llega efectivamente a su destino deseado.
De eso hablaremos en futuras entradas.
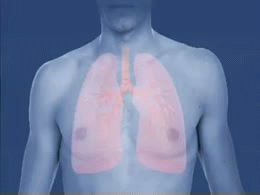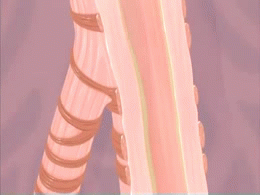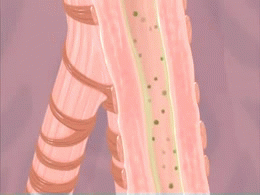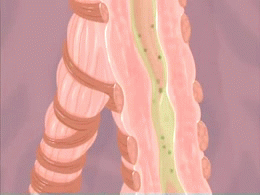 Imagen animada de un ataque de asma, del National Institute of Health, una agencia gubernamental de los Estados Unidos. Distribuida bajo licencia Creative Commons.
Imagen animada de un ataque de asma, del National Institute of Health, una agencia gubernamental de los Estados Unidos. Distribuida bajo licencia Creative Commons.
